以下、論文紹介と解説です。
Xie Y, et al. Comparative evaluation of clinical manifestations and risk of death in patients admitted to hospital with covid-19 and seasonal influenza: cohort study. BMJ. 2020 Dec 15;371:m4677. doi: 10.1136/bmj.m4677. PMID: 33323357; PMCID: PMC7735416.
COVID-19で入院した3641人と季節性インフルエンザで入院した12676人の症状のリスクと死亡リスクの差を、傾向スコアをアウトカムモデルの調整に使用して比較した。
目的
■ 新型コロナウイルス感染症(coronavirus disease 2019; COVID-19)と季節性インフルエンザで入院した人の臨床症状のリスクと死亡リスクの差を比較検討する。
研究デザイン
■ コホート研究。
セッティング
■ 米国退役軍人省。
参加者
■ 2020年2月1日~2020年6月17日にCOVID-19で入院した患者 3641人と2017年~2019年に季節性インフルエンザで入院した患者 12676人。
主なアウトカム指標
■ 臨床症状、医療資源の使用(人工呼吸器の使用、集中治療室への入院、入院期間)、死亡リスクについて、二重に頑健なアプローチを用いて推定し、共変量を用いた傾向スコアをアウトカムモデルの調整に使用した。
結果
■ COVID-19は、季節性インフルエンザと比較して、急性腎障害(オッズ比1.52; 95%信頼区間1.37~1.69)、腎代替療法(オッズ比 4.11; 95%信頼区間 3.13~5.40)、インスリンの使用(オッズ比 1.86; 95%信頼区間 1.62~2.14)、重症敗血症性ショック(オッズ比 4.04; 3.38~4.83)、昇圧剤の使用(オッズ比 3.95; 95%信頼区間 3.46~4.51)、肺塞栓症(オッズ比 1.50; 95%信頼区間 1.18~1.90)、深部静脈血栓症(オッズ比 1.50; 95%信頼区間 1.20~1.88)、脳卒中(オッズ比 1.62; 95%信頼区間 1.17~2.24)、急性心筋炎(オッズ比 7.82; 95%信頼区間 3.53~17.36)、動脈瘤・心臓突然死(オッズ比 1.76; 95%信頼区間 1.40~2. 20)、トロポニン上昇(オッズ比 1.75; 95%信頼区間 1.50~2.05),アスパラギン酸アミノトランスフェラーゼ(AST)上昇(オッズ比 3.16; 95%信頼区間 2.91~3.43)、アラニンアミノトランスフェラーゼ(ALT)上昇(オッズ比 2.65; 95%信頼区間 2.43~2.88)、横紋筋融解症(オッズ比 1.84; 95%信頼区間 1.54~2.18)のリスクが高かった。
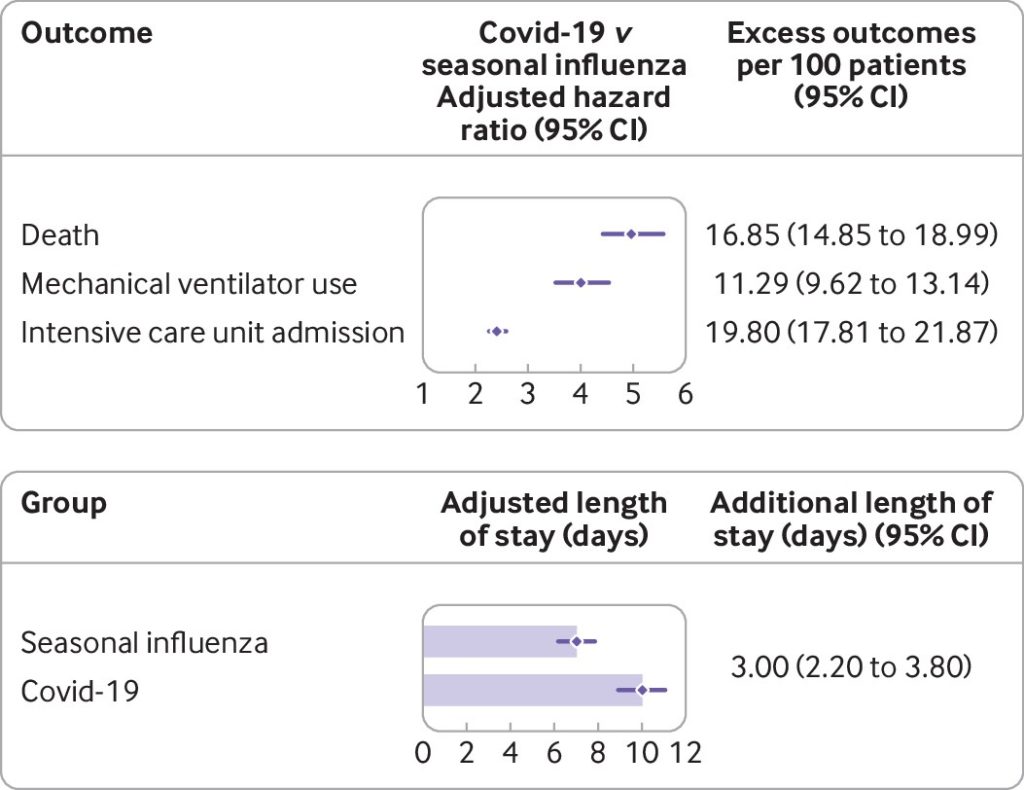
■ またCOVID-19は、季節性インフルエンザと比較して、死亡(ハザード比 4.97; 95%信頼区間 4.42 ~5.58)、人工呼吸器使用(ハザード比4.01; 95%信頼区間 3.53 ~4.54)、集中治療室への入院 (ハザード比 2.41; 95%信頼区間 2.25 ~2.59)、付加的な入院日数(ハザード比 3.00; 95%信頼区間 2.20~3.80)と、リスクが高かった。
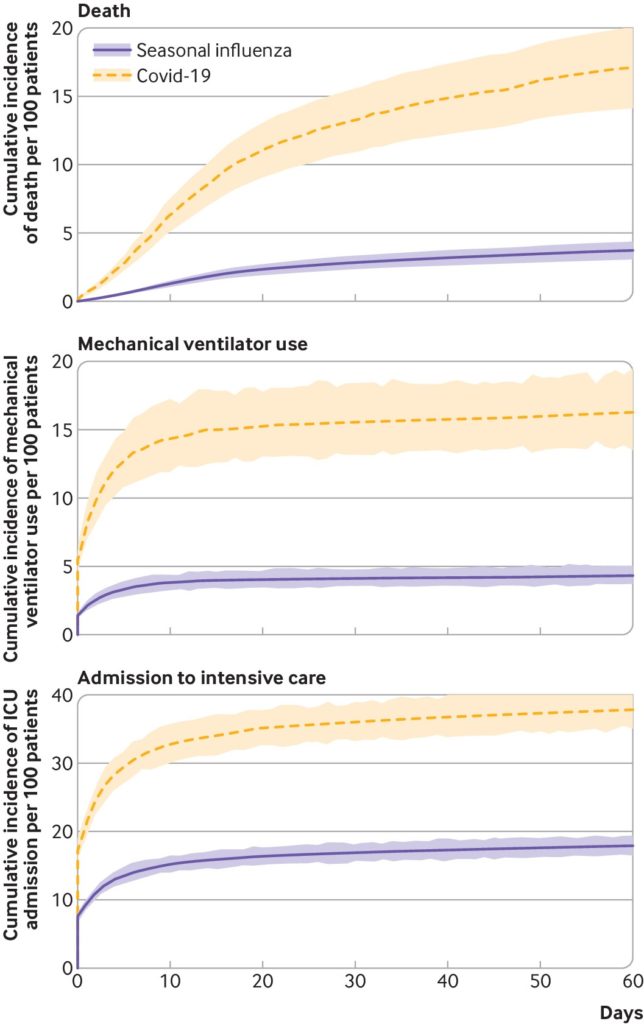
論文より引用。季節性インフルエンザとCOVID-19の、入院患者100人あたりの死亡、人工呼吸器使用、集中治療室(ICU)への入院における調整累積罹患率。
論文より引用。COVID-19と季節性インフルエンザで入院した患者における、死亡リスクと医療資源利用リスク。
■ COVID-19と季節性インフルエンザの患者100人当たりの死亡率の差は、慢性腎臓病もしくは認知症のある75歳以上の人と、黒人人種で肥満、糖尿病、慢性腎臓病のある人で最も顕著だった。
結論
■ 入院した患者において、季節性インフルエンザと比較しCOVID-19は肺外臓器機能障害、死亡、医療資源の使用量のリスク増加と関連していた。
■ これらの知見は、COVID-19と季節性インフルエンザのリスクの比較において、世界的な議論に役立つ可能性があり、COVID-19の世界的なパンデミックを管理するための継続的な取り組みの一助となる可能性がある。
スポンサーリンク(記事は下に続きます)
インフルエンザと新型コロナは、重症度も違い、現場での感染予防策も異なります。そして日本の医療のマンパワーは乏しく、もともと余力はありません。

■ この比較は、流行シーズンが異なることもあり、『statistical methods and do not represent “apples with apples” comparisons(異なるデータと統計的手法を用いて行われており、「林檎と林檎」の比較ではない)』と述べられています。
■ しかし、新型コロナが医療資源を多く消費し、死亡リスクが高いことを示すエビデンスが多く提示されていることもたしかで、そのことを示唆した報告といえます。
日本は先進国の中でも医師数が少ない国です。
■ 人口1000人あたりの医師数が、オーストリア5.2人、ドイツ4.3人、イタリア4.0人、スペイン3.9人、イギリス2.8人、米国2.6人、日本 2.4人となります。しかもこの日本の医師数は医師免許からの概算です。すなわちすでに現役を退いたけれども医師免許を持っているなどといった方も含み、実働数はさらにすくないのです。
■ そしてインフルエンザに比べ、新型コロナの感染リスクも重症度リスクも高いからこそ、医療者は感染防護策をより丁寧に行う必要性があります。
感染リスクと感染防御策の労力。
■ この労力をお伝えするのは難しいのですが、こんなたとえはどうでしょうか?
■ ある家庭で、15人の中学生の子育てをしているとしましょう。15人…というとすごく大変だろうと想像できますよね。(とくに夜間は)多くの病院では15対1の看護職員数でもありますので、イメージは共有できると思います。
■ そして、感染症の看護となると、ひとりに対応するたびに、中学生それぞれに対応するたびに服を着替えないといけなくなるイメージです。
■ これが、『普段の医療のイメージ』といえるでしょう。もともと、ぎりぎりで行われているのですね。
新型コロナとインフルエンザに対する感染防御の労力のイメージ。
■ 新型コロナに対応するとなると、どうなるでしょうか?
■ 15人の中学生が、15人の新生児になるイメージでしょう(あくまで例えですが…看護職員数が15対1の医療機関をコロナに対応できるようにすることがいかに困難かを想像しやすいでしょう)。
■ 新生児でも状態が安定していれば比較的なんとかなるかもしれません。しかし新生児はいつ状態が悪化するかわかりません。当然丁寧な配慮を要します(新型コロナが軽症にみえても急に悪化するイメージ…です)。
■ さらに新型コロナとなると、インフルエンザでは服を着替えるだけでよかったのに(それでも十分手間ですが)、毎回、和服をきがえて帯をしめなおさないといけないイメージになります。防護服を着替えるのは大変なのです。
■ そんな状況で、新生児が急変したとしましょう。さらに対応は困難になります。
■ そしていつ状態がさらに悪化するかわからない…そんな状況になったら…どんどん厳しい状況に追い込まれることになります。
■ 第3波は、第2波に比べ、重症の方が多いのです。
では、病床をふやせばいいのでしょうか?
■ 病床を増やすというのは、『新生児をお世話するひとは増やせないけど、もう一室新生児がはいることができる部屋を作るから、もっとがんばれ』というような感じです。
■ はたして、同じ状況に皆さんがおかれたとき、どのように感じられるでしょうか?
■ インフルエンザと新型コロナの対応は同じでしょうか?インフルエンザと新型コロナはちがう相手です。
■ より丁寧に三密をさけ、適切なマスクや手指衛生をよろしくお願いいたします。
※インフルエンザが怖くないという意味ではありません。インフルエンザの流行期の脳炎の悲しみを知る小児科医としては、(上記の標準的な感染予防策に加え)インフルエンザワクチン接種を強く推奨します。
![]() 今日のまとめ!
今日のまとめ!
✅ 新型コロナ感染症(COVID-19)は、季節性インフルエンザに比べ、重症リスクが高く医療資源を多く消費する。