Ducharme FM, et al. Factors associated with failure of emergency department management in children with acute moderate or severe asthma: a prospective, multicentre, cohort study. Lancet Respir Med 2016; 4:990-8.
救急外来に受診した喘息児を帰宅させられるか?
■ 喘息に関する論文紹介が続きます。
■ 喘息をフェノタイプに分ける方法は、何らかの因子(所見にせよ、バイオマーカーにせよ)を探していく必要がありますし、そのセッティング(救急外来での急性発作なのか、慢性期の管理なのか)によっても変わってきます。
■ 今回は救急外来の小児喘息に対する研究です。
救急外来に中小症以上の喘息発作で受診した小児973人に対し、治療失敗となった原因を調べた。
背景
■ 小児喘息増悪の管理は、すべての年齢の小児において研究に基づいている。
■ 2009年以降の最近の研究結果は、ウイルス誘発性喘鳴の未就学児童(6歳未満)と受動喫煙した小児が、治療失敗のリスクが高いかもしれないと示している。
■ この調査の目的は、中等症あるいは重症喘息増悪を伴い救急外来に受診した小児の治療失敗に関連する因子を特定することだった。
方法
■ 1〜17歳の小児を対象とした他施設コホート研究であり、中等症あるいは重症喘息(小児呼吸評価尺度[Pediatric Respiratory Assessment Measure;PRAM]4〜12と定義)が受診する5つの救急部が参加した。
■ 受診した小児は、経口コルチコステロイドと重症度に合わせた気管支拡張剤吸入治療を受けた。
■ プライマリアウトカムは、救急部での治療失敗(病院入院、救急部における長時間の治療[8時間以上]、救急部から退室後、入院を伴う72時間以内の再発)だった。
■ 原因ウイルスは、鼻咽頭検体のPCRで確認され、唾液中コチニン濃度により受動喫煙が確認された。
結果
■ 2011年2月14日から2013年12月20日まで、1893人をスクリーニングし、1012人を登録し、対象となる小児のうち、973人の参加者が分析された。
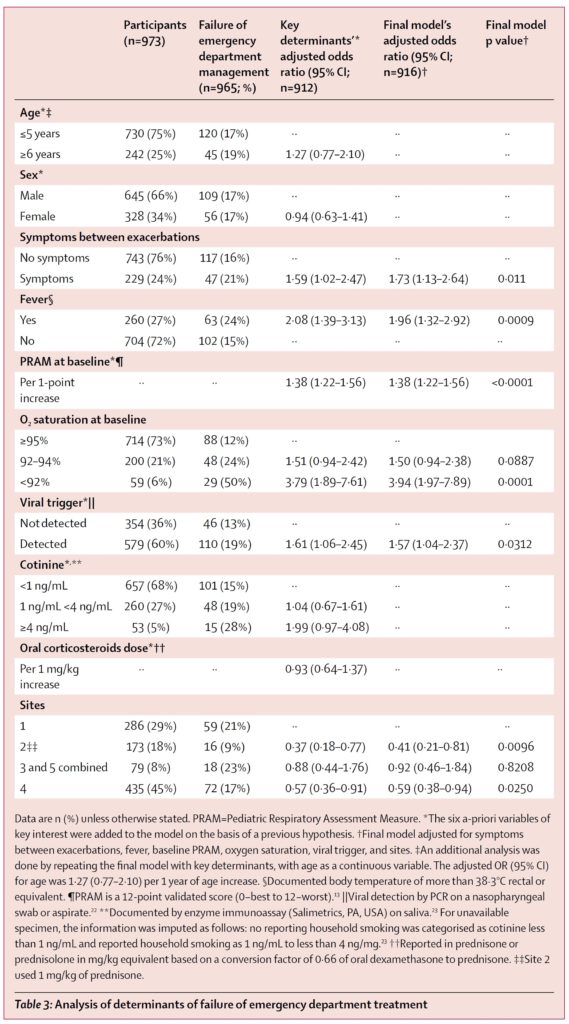
■ 965人中165人(17%)が救急外来における治療が失敗した。
■ そして、ウイルス検出陽性(ウイルス検出陽性579人中110人[19%]vs ウイルス検出陰性354人中46人[13%]=オッズ比[OR]1.57; 95%CI 1.04-2.37)、発熱の有無(24% vs 15%、1.96; 1.32-2.92)、試験開始時PRAM(1ポイントにつきOR1.38増加; 1.22-1.56)、酸素飽和度92%未満(50% vs 12%、3.94; 1.97-7.89)、増悪間の症状の存在(21% vs 16%、1.73; 1.13-2.64)が、治療失敗と有意に関連した。
論文から引用。ウイルス検出陽性、発熱の有無、酸素飽和度92%未満、増悪間の症状の存在が、治療失敗に有意に関連した。
■ 年齢、唾液中コチニン濃度、および経口コルチコステロイド使用量は、管理失敗とは関連しなかった。
■ ウイルス検出(67% vs 46%、p<0.0001)と発熱(31% vs 16%、p<0.0001)は、年長児より未就学児でしばしば認められた。ウイルス検出はまた、退院後10日間の回復速度の低下と関連していた。
解釈
■ 中等症または重症の喘息児では、ウイルス検出は、年齢ではなく、喘息増悪の重症度(すなわち、試験開始時のPRAMと酸素飽和度)と関連しており、発熱・慢性期症状とは独立していた。
■ また、統計的有意性には達しなかったが、治療失敗と受動喫煙の関連性は、さらに研究を要する。
 結局、何がわかった?
結局、何がわかった?
✅中等症以上の喘息発作で受診した児に関し、ウイルス検出陽性、発熱、酸素飽和度92%未満、増悪間の症状があると、救急外来での治療失敗が有意に上昇した。
喘息発作で受診した児に関し、注意してみなければならない症状といえる。
■ 現実的には、この研究であげられた結果はリーズナブルと言えましょう。また、ウイルス感染時のほうが増悪の程度が高いのは、以前ご紹介した通りです。
![]() 今日のまとめ!
今日のまとめ!
✅中等症以上の喘息発作で受診した患児に対し、リスクファクターが紹介された。