以下、論文紹介と解説です。
Congrave-Wilson Z, et al. Change in Saliva RT-PCR Sensitivity Over the Course of SARS-CoV-2 Infection. JAMA 2021.PMID: 34387653
新型コロナと確認されたひとに2週間以内に濃厚接触した404人に対し、鼻咽頭と唾液のペア検体を採取しその唾液検体の感度を鼻咽頭検体と比較した。

背景
■ SARS-CoV-2の検出には、鼻咽頭ぬぐい液を用いたリアルタイム逆転写酵素ポリメラーゼ連鎖反応(RT-PCR)が現在のスタンダードとなっているが、唾液は採取が容易で物資が最小限であることから、診断やスクリーニングのための魅力的な代替手段となっている。
■ そこで、SARS-CoV-2検出における唾液の感度を最適化する検査タイムフレームを調べるため、前向きの縦断的研究を実施した。
方法
■ 2020年6月17日から2021年2月15日に、RT-PCRでSARS-CoV-2が確認された人に2週間以内に曝露された人のサンプルを、ロサンゼルス小児病院やコミュニティ検査場からリクルートするHouses Exposure and Respiratory Virus Transmission and Immunity研究(HEARTS)を実施した。
■ 3~7日ごとに、最長4週間、もしくは鼻咽頭検査で2回陰性となるまで、鼻咽頭と唾液サンプルを採取した。
■ SARS-CoV-2のN1およびN2遺伝子のRT-PCRを実施し、サイクル閾値が40未満であれば陽性とした。
■ 詳細な検体採取法とRT-PCR法は、SupplementのeMethodsに記載した。
■ 唾液の感度は、上咽頭陽性のRT-PCRを参照基準として算出した。
■ COVID-19の発症は、最初の症状(毎日のアンケートで収集)と最初のRT-PCR陽性の間の早い方の日付と定義した。
■ 症状出現前後とは、それぞれ症状が出現する前と後の無症状の時点と定義した。
■ 採取した週ごとの唾液検体による感度、症状のある人とない人の唾液検体による感度を、χ2検定またはフィッシャー正確検定を用いて比較した。
■ 一般化推定方程式を用いて、同一人物からの反復サンプルを考慮しつつ、鼻咽頭とのペア検体で唾液検体唾液感度に関連する臨床的特徴(表)を決定した。
論文から引用。
■ 解析は,SPSS Version 27.0(IBM Corp)を用いて行い,2辺P<0.05を有意とした。
■ 参加者からは書面によるインフォームド・コンセントを得た。
■ 本研究は、ロサンゼルス小児病院の機関審査委員会によって承認された。
結果
■ 404名から採取した鼻咽頭スワブ-唾液の889ペア検体を検査した結果、鼻咽頭524検体(58.9%)と唾液318検体(35.7%)からSARS-CoV-2が検出された。
■ 258組(29.0%)では両方の検体からSARS-CoV-2が検出された。
■ 鼻咽頭のSARS-CoV-2陽性者256人(63.4%)の平均年齢は28.2歳(範囲、3.0~84.5)、男性は108人(42.2%)だった。
■ 参加者は中央値で3回(四分位範囲2~4)の検体採取に戻ってきた。
■ 参加者のうち93人(36.3%)は感染期間中無症状で、163人の有症者のうち126人(77.3%)は軽症と回答した。
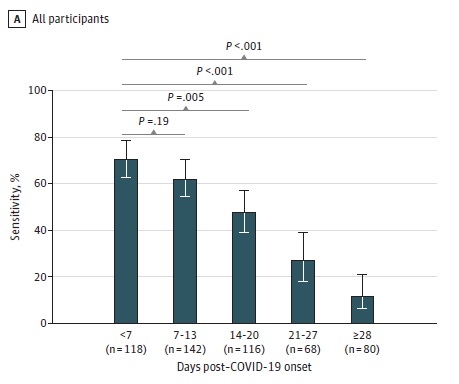
■ 唾液検体の感度は、感染した最初の週に採取したサンプルで71.2%(95%CI 62.6%~78.8%)と最も高かったが、その後は週を追うごとに低下した(図A)。
論文から引用。
■ 感染第1週目の検体採取日にCOVID-19関連した症状を呈していた参加者は、無症状の参加者に比べて唾液の感度が有意に高かった(88.2%[95%CI 77.6%~95.1%] vs 58.2% [95%CI 46.3%~69.5%]; P < 0.001)。
■ 唾液の感度は、2週目も有症者で有意に高かった(83.0%[95%CI 70.6%~91.8%] vs 52.6%[95%CI 42.6%~62.5%]); P < 0.001)。
■ COVID-19発症後2週間以上経過しても差は見られなかった(図B)。
論文より引用。
■ 感度は、非症候性(34.7%[95%CI,27.3~42.7%])、症状発症性前(57.1%[95%CI,31.7~80.2%])、症状発症後(42.9%[95%CI,36.8~49.1%])の各時点で有意な差はなかった(P=0.26)。
■ COVID-19発症後1日ごとに、唾液検体からの検出のオッズ比は前日と比較して0.94(95%CI 0.91-0.96)となった(P<0.001)(表)。
■ 検体採取時にCOVID-19関連の症状を呈していた参加者や、鼻咽頭ウイルス量が多かった参加者は、無症状の参加者や鼻咽頭ウイルス量が少なかった参加者と比較して、唾液がRT-PCR陽性となる確率がそれぞれ2.8(95% CI 1.6-5.1; P < 0.001)、5.2(95% CI 2.9-9.3; P < 0.001)高かった。
考察
■ 唾液は、感染初期の有症者におけるSARS-CoV-2の検出に感度が高かったが、無症候のSARS-CoV-2保因者の感度はすべての時点で60%以下だった。
■ 職場や学校などの共有スペースにおけるCOVID-19検査戦略を最適化する際には、無症候性感染者の唾液の感度が低いことを考慮する必要がある。
■ 本研究は、唾液ベースの RT-PCR を無症候性 COVID-19 スクリーニングに使用すべきではないことを示唆している。
■ この研究には限界がある。
■ サンプルは家庭内暴露後に採取されたため、検査前確率が高かった。
■ 鼻咽頭ぬぐい液検査が基準となっているが、これは SARS-CoV-2 感染症の完全な検査ではなく、感染から 10 日以上経過した試料からの RT-PCR 陽性結果は、ウイルスの複製や感染性を予測するものではない可能性がある。
スポンサーリンク(記事は下に続きます)
唾液による新型コロナのPCR検査は、陽性率がかなり下がることを念頭に置く必要性がある。
■ ひとつ目に、この研究は鼻咽頭の検体を基準にしていますので、考察にあるように『鼻咽頭検体でさえ完全な検査ではない』ことを考慮する必要性があります。
■ そして検査の陽性=病気あり、陰性=病気なし、という意味でもありません。
■ 症状がある方のほうが検査の陽性率が高いことも確かですし、この研究では『検査前確率が高い』ひとを検査しています。
■ その背景を理解したうえで、唾液検体はさらに陽性率がかなり低くなり、スクリーニング検査に適した検体かどうかを再度かんがえる必要性があるでしょう(付け加えるならば、抗原検査はPCR検査よりもさらに検査の感度が下がります)。
■ 必要な人に必要な検査を迅速に行える体制は必要で重要です。
■ しかし濃厚接触とわかっていてもこの程度の感度であることを承知しなければならないことはかわりはありません。
■ イベントの際に、抗原検査を事前に行う…という話を聞きましたが、はたして有効な策だったのかどうかはわかりません(意味がないとも言いません)。
■ 今後スクリーニング戦略をする際に、あくまで限界を知った上で計画する必要性があるとはいえます。そしてその際に唾液におけるPCR検査は不十分という研究結果と考えられます(この場合は鼻咽頭のPCR検査でも感度の問題は起こります)。
![]() 今日のまとめ!
今日のまとめ!
✅ 唾液は、新型コロナの検出において感染初期は鼻咽頭に比較して7割程度の感度だったが、無症候の新型コロナの検出感度はすべての時点で60%以下だった。


所属するいかなる団体の立場も代表するものではありませんし、すべての方に向いているという情報でもありません。予めご了承いただきたく存じます。

しかし、文章やアイデアを盗用・剽窃・不適切な引用したり、許可なくメディア(動画を含む)に寄稿することはご遠慮ください。
クローズドな場での勉強会などに使用していただくことは構いません。