急性じんましんに対する治療のオプションとして、ステロイド全身投与(内服や静注)がありますが、エビデンスに乏しいです。
■ じんましんに関しては、本邦から優れたガイドラインが発表されていますが、急性期のステロイド内服(or静注)追加の効果のエビデンスには乏しい状況でした。
■ そんな中、規模はそれほど大きくはありませんが、一般的な抗ヒスタミン薬にステロイド内服追加の有無で有効性を比較したランダム化比較試験をみつけましたのでご紹介いたします。
Barniol C, et al. Levocetirizine and prednisone are not superior to levocetirizine alone for the treatment of acute urticaria: A randomized double-blind clinical trial. Annals of emergency medicine 2018; 71(1): 125-31. e1.
発症24時間以内の急性蕁麻疹に対し、レボセチリジン(ザイザル)に加えてステロイド(プレドニン40mg/日4日間)が有効かを確認した。
目的
■ 救急部(emergency department ; ED)における急性蕁麻疹治療に対し抗ヒスタミン薬にプレドニゾンを追加4日間の経過に関する有効性を評価する。
方法
■ 24時間以内発症の急性蕁麻疹を伴った18歳以上の患者を対象とした二重盲検ランダム化臨床試験を実施した。
■ アナフィラキシーまたは、過去5日間抗ヒスタミン剤またはステロイド投与を受けた患者は含まれかった。
■ レボセチリジン(商品名ザイザル)経口 5mg×5日間に加え、プレドニゾン経口 40mg×4日間 or プラセボを投与した。
■ この研究の主要エンドポイントは、救急部受診2日後に0~10の数値スケールで評価される痒みの軽減だった。
■ セカンダリエンドポイントは、蕁麻疹軽快、再発、有害事象だった。
結果
■ 計100人が参加し、各群50人だった。
■ プレドニゾン群では7人、プラセボ群では8人が治療を中止した。
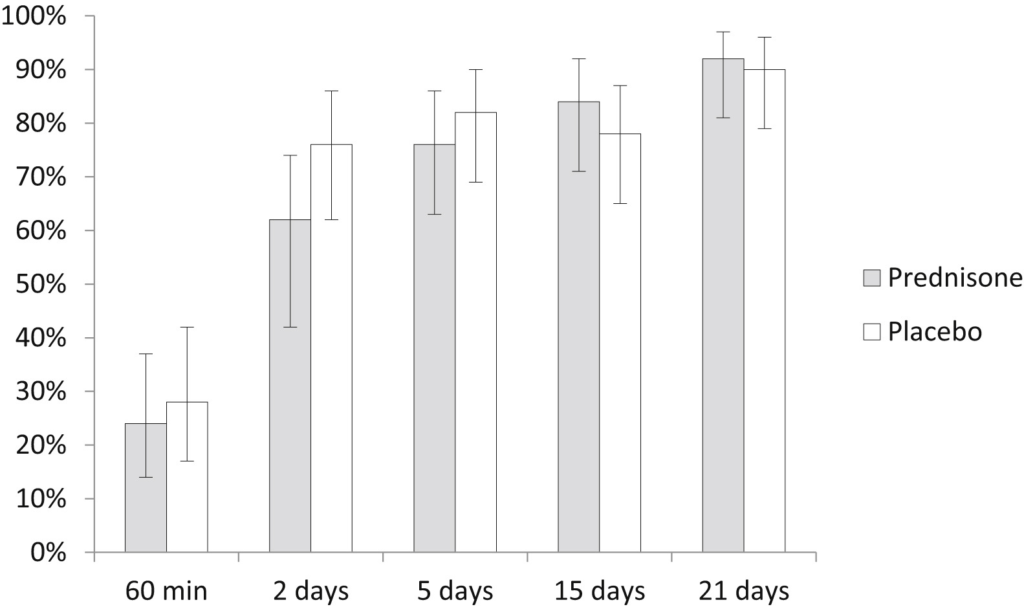
■ 2日後のフォローアップ時に、プレドニゾン群の62%、プラセボ群の76%が痒みスコアが0だった(Δ14%; 95%信頼区間-31%~4%)。
論文から引用。痒みスコア0に達した率に有意差なし。
■ プレドニゾン群の患者の30%およびプラセボ群の24%が再発を報告した(Δ6%; 95%信頼区間-23%~11%)。
■ 軽度の有害事象が、プレドニゾン群の12%およびプラセボ群の14%に報告された。
結論
■ プレドニゾン内服の追加は、レボセチリジンに対する急性蕁麻疹の症状および臨床的反応を改善しなかった。
■ この研究は、血管浮腫を伴わない急性蕁麻疹に対する第一選択薬として、H1抗ヒスタミン薬へのステロイドの追加を支持していない。
 結局、何がわかった?
結局、何がわかった?
✅発症24時間以内の18歳以上の急性蕁麻疹に対し、ザイザルにステロイド(プレドニン40mg)を追加しても、2日後の痒みスコアが0である改善率においてプレドニゾン群62%、プラセボ群76%であり有意差はなかった (Δ14%; 95%信頼区間-31%~4%)。
今回の検討では、急性蕁麻疹に対するステロイド内服追加は有効性を示唆しないという結果だった。
■ 急性蕁麻疹にステロイドを追加することは基本的にはありませんが、慢性蕁麻疹に関しては考慮する可能性があるとは思います。とはいえ、ステロイド内服(or静注)は長期間の使用は副作用が強く懸念されますので、私はほとんど使うことはありません。
■ 実際、小児の慢性蕁麻疹92人を対象に予後を検討した報告では、ステロイド長期内服したという例はなかったとされています。
■ 個人的には、セレスタミン(世代の古い抗ヒスタミン薬+ステロイドの合剤)が要注意と思っています。
■ また、世代の古い抗ヒスタミン薬を併用しても有効性はあがらず、世代の新しい(眠気などの副作用が少ない)抗ヒスタミン薬の増量/併用の方がよいのではという報告があります。
![]() 今日のまとめ!
今日のまとめ!
✅成人の急性蕁麻疹に対し、ザイザルにプレドニンを追加しても改善率に有意差は認めなかった。