Lowe AJ, et al. The skin as a target for prevention of the atopic march. Annals of Allergy, Asthma & Immunology 2018; 120(2): 145-51.
新生児期からの保湿剤使用は、アトピー性皮膚炎発症予防に有効だが、そこに課題はあるか?
■ Lowe先生のアトピー性皮膚炎発症予防に対する保湿剤使用のレビュー、これまで3回にわたり、イントロダクション、先行研究、現在進行中の試験を述べました。
【部分訳】皮膚は、アトピーマーチ予防のターゲットか?(第1回/全6回)~イントロダクション~
■ 今回は、その課題です。
保湿剤によるアトピー性皮膚炎発症予防研究においての課題は?さらにアトピーマーチも防ぐのか?
食物アレルギー/アレルギー性呼吸器疾患の発症に及ぼす保湿剤の影響を評価する研究において、課題はあるか?

■ 新生児における皮膚バリアへの介入の影響を調べるには、乳児のどのような群を評価すべきだろうか? 一般集団(すべての乳児)に対してこの介入方法を使った試験は、アレルギー疾患の発症リスクを低下させるという新生児のスキンケア方法のための推奨につながる可能性がある。
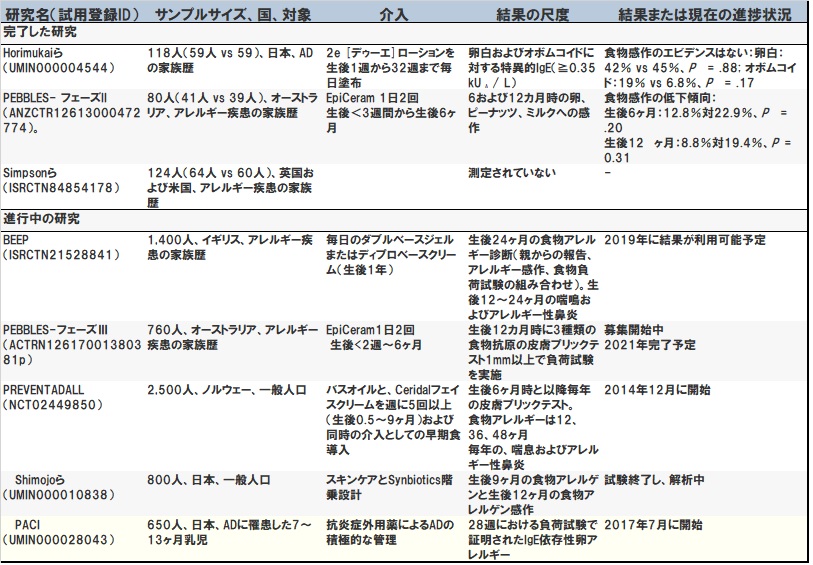
■ この全ての新生児に対するアプローチはPREVENTADALLと下條ら(表1)の研究で採択されている。
論文から引用した表1 (翻訳は管理人)。
■ そのような研究はまた、アレルギー疾患の発症素因がある、または存在しない集団において、介入の影響が異なるかを調査できる。
■ さらに、食物アレルギーを発症する児の大部分は家族歴のない家族から発症するため、このようなアプローチは、社会におけるこの介入の影響を最大限にすることができるだろう。しかし、これには大きな研究サンプルが必要である。
■ 一方、アレルギー疾患のリスクが高い児のみが募集されれば、アレルギー疾患の試験開始時のリスクがより高く、より小さなサンプルで十分であり、ハイリスクの乳児の研究はより効率的になる。
■ ハイリスクの児を選択する場合、「ハイリスク」をどのように定義するかという問題が生じる。
■ 白人集団の約10%が罹患しているFLG遺伝子の遺伝子多型(null mutation)は、皮膚のバリア異常をもたらし、食物アレルギーの有無にかかわらず、ADと喘息を発症する危険性を増加させる。
■ 乳児期の環境曝露は、少なくとも1つのFLG変異を持つ児におけるAD発症リスクを高めるが、この遺伝子の突然変異を持たない児のリスクには影響しない。
■ この介入方法は、特に皮膚バリア機能を改善することを目的としており、FLG突然変異を有する乳児は、特に利益を得る。しかし、FLG変異を有する乳児の同定には遺伝的スクリーニングが必要であり、これは生後数週以内には実現不可能である。
■ 代替戦略は、アレルギー疾患の家族歴に基づいて乳児を募集することである。
■ このアプローチはいくつかの研究で採用されている(表1)。少なくとも2人のアレルギー疾患の家族歴は、幼児がADと食物アレルギーを発症するリスクを少し増加させる。
■ アレルギー疾患の家族歴を確認するのは容易なので、研究を実施するための資源が制限されている場合は、家族歴に基づくリクルートは合理的にみえる。しかし、これは必ずしも正確に報告されていない。
■ FLG変異を有する個体に対するそのような介入の影響を調べる研究と同様、集団ベースの研究も必要であろう。
一次予防 vs 二次予防

■ 二次予防には、AD発症前に予防するというよりも、皮膚バリア機能を回復させて紅斑を軽減させ、ADの早期の徴候をより良好に管理することでその後のアレルギー疾患の予防することが含まれる。
■ その後のアレルギー疾患の発症を少なくするための二次予防アプローチは、最近登録された日本のPrevention of Allergy via Cutaneous Intervention(PACI)研究、すなわち、生後7〜13週齢の乳児をリクルートして AD症状を抑制するための積極的な管理または標準治療を行い、生後28週で負荷試験で証明された食物アレルギーについて試験する予定である。
■ このアプローチは、ADを発症しない児は治療を避けた。しかし、乳児のAD症状の発症前に、しばらくの間皮膚バリアが障害されているというエビデンスがある。すなわち、紅斑後のサブクリニカルな症状に対するプロアクティブ治療は、AD再燃を減少させることが示されている。
■ AD症状発症前の傷害された皮膚バリア機能の期間は、環境アレルゲンへの経皮感作やアレルギー疾患の進行を可能にするかもしれない。さらに、短期間の湿疹や皮膚バリア障害でも、感作とアレルギー疾患のリスクを増強するのに十分でありえる。いったんADを発症したならば、その後開始される介入は、これらの状態を防止するための「ボートを逃した(時機を逸した)」可能性がある。
■ 経皮的水分蒸散量(transepidermal water loss ;TEWL)や皮膚のテープストリッピングによるTSLP(thymic stromal lymphopoietin)増加などの非侵襲的技術を用いた最近の研究では、このような手法がこの介入の恩恵を受けるハイリスク群の特定に有用であると示唆している。
■ 対照的に、一次予防研究では、乳児は症状発症前に治療される。早期治療開始は、乳児の皮膚バリアが比較的低く、年齢とともに改善するため、有効性の可能性を高めることができる。
■ 二重抗原曝露仮説が正しいならば、バリアが無効であるときはいつでも、経皮感作の誘導が可能である。
■ 早期の治療開始の重要性を支持する先行研究は1試験であり、治療群で生後12カ月で食物感作が陽性となった乳児(平均23±2日2)は、食物感作を発症しなかった乳児(平均11.5±5.7、P = 0.04)より後に治療を開始していたと報告している。
 結局、何がわかった?
結局、何がわかった?
✅保湿剤によるアトピー性皮膚炎予防研究に関し、介入する群が、ハイリスクなのか一般集団であるのかで結果が異なる可能性があり、一般集団に適応するべきかどうかも変わる。
✅新生児期から保湿剤を使用することは一次予防(発症前に予防する)にあたり、発症初期に介入する二次予防は、PACI研究が実施中である。
✅TEWLやTSLPのようなバイオマーカーが、ハイリスク群の特定に有用かもしれない。
保湿剤によるアトピー性皮膚炎予防研究に関し、課題と二次予防への展望が述べられました。
■ さて、今回後半戦でした。次回は、保湿剤の選択や使用頻度に関する考察が述べられます。
【部分訳】皮膚は、アトピーマーチ予防のターゲットか?(第5回/全6回)~アトピー予防のために保湿の頻度や選択はどうするか?~
![]() 今日のまとめ!
今日のまとめ!
✅保湿剤によるアトピー性皮膚炎予防研究に関し、選択する集団の問題、二次予防への展望とそのためのバイオマーカーについて述べられた。