
小児アトピー性皮膚炎のスキンケア指導をエビデンスから考える。
■ 小児アトピー性皮膚炎のスキンケアに関して考える3回目です。
■ 1回目はスキンケア指導とスキンケアを継続する意義を、2回目は一般的なスキンケアの話をいたしました。
■ 今回は、もともとのテーマの「スキンケアのエビデンス」です。
■ スキンケアには、エビデンスが思った以上に少ないのが現状です。そのなかで、出来る限りのエビデンスを集めました。
患者さんから浴びせられる9つの質問。
■ さて、前回お話ししたようなスキンケアの基本に関しては、多くの医療者も理解されています。しかし、現実には様々な質問を受けるのではないでしょうか?

保湿剤の必要性
そもそもアトピー性皮膚炎に保湿は必要でしょうか?
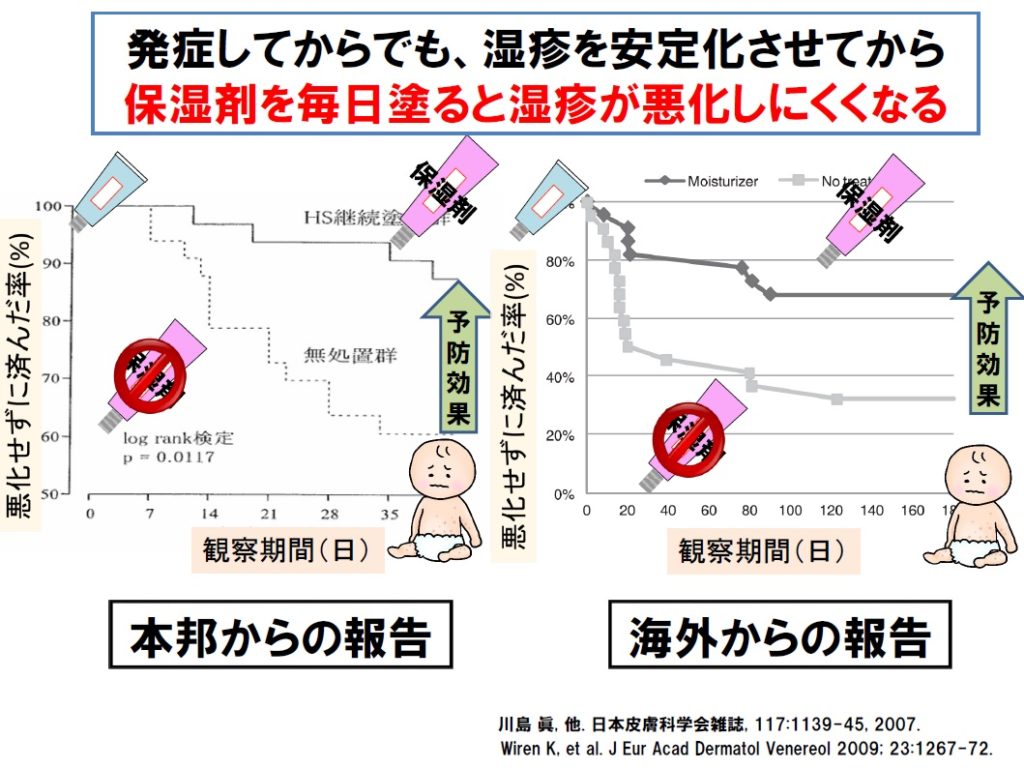
■ アトピー性皮膚炎に対しステロイド外用薬を使用して改善した後、保湿剤を定期的に使用するか、もしくは使用しないかで皮膚炎の再燃はないかというテーマに関する再燃予防研究は、本邦からも海外からもあります。重症度でも変わりましょうが、おおむね6週間で3倍程度の再燃の差があると言えるでしょう。
■ では、「湿疹を発症していない新生児に、最初から保湿剤を定期的に塗る」と、アトピー性皮膚炎の発症は減るでしょうか?出生後1週間以内に保湿剤を塗布する群とそうでない群で生後32週(=約8ヶ月)までの発症を確認した研究があります。
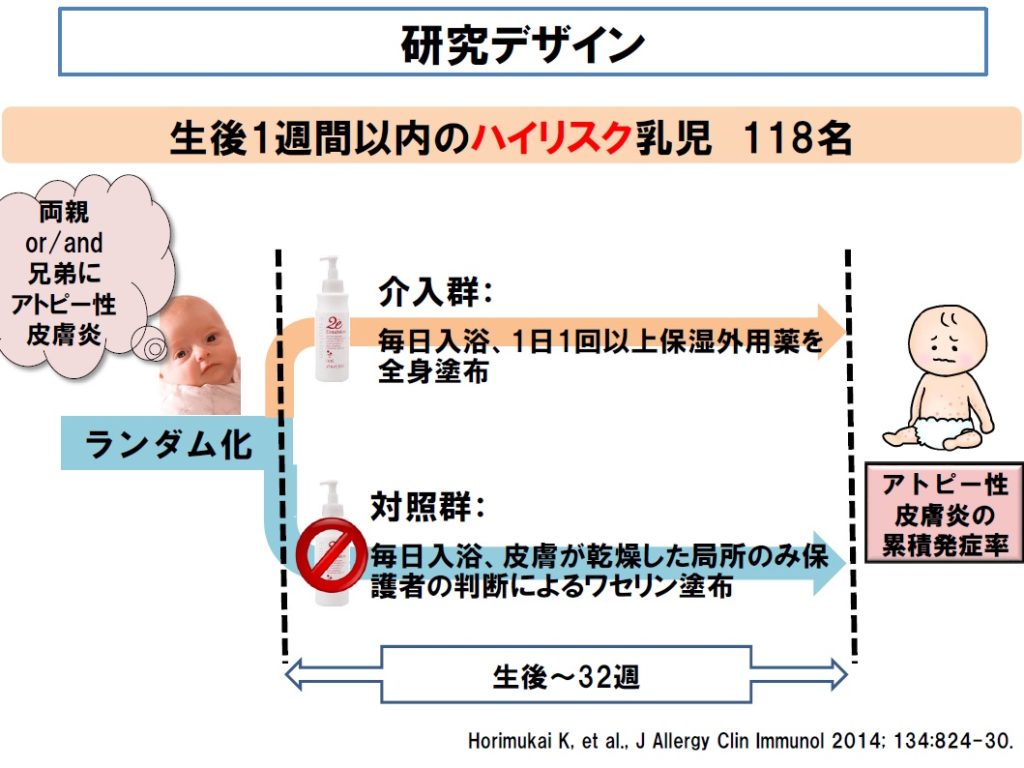
■ 結果として、3割以上アトピー性皮膚炎の発症率が減少しました。

■ 発症してからも、発症する前からも、保湿剤は必要と言えましょう。
(管理人注;この研究で使われた保湿剤は2eですが、海外の研究では別の保湿剤[セタフィルなど]が使用されています。2eは比較的高価ですが、その後2eベビープラスが市販され少し安価になりました。)
(※ 2018/6/12追記 最近、ピジョンミルクローションによる一般乳児に対する報告が発表され、比較的安価であること、セラミドが含まれていることから、最近推奨することが増えました。)
■ さて、皮膚のバリア機能を示す指標にTEWL(=経皮水分蒸散量)があります。
■ 皮膚のバリア機能が低下すると、皮膚から蒸発していく水分量が増える、その水分量が増えるとバリア機能が低い、簡単ですね。
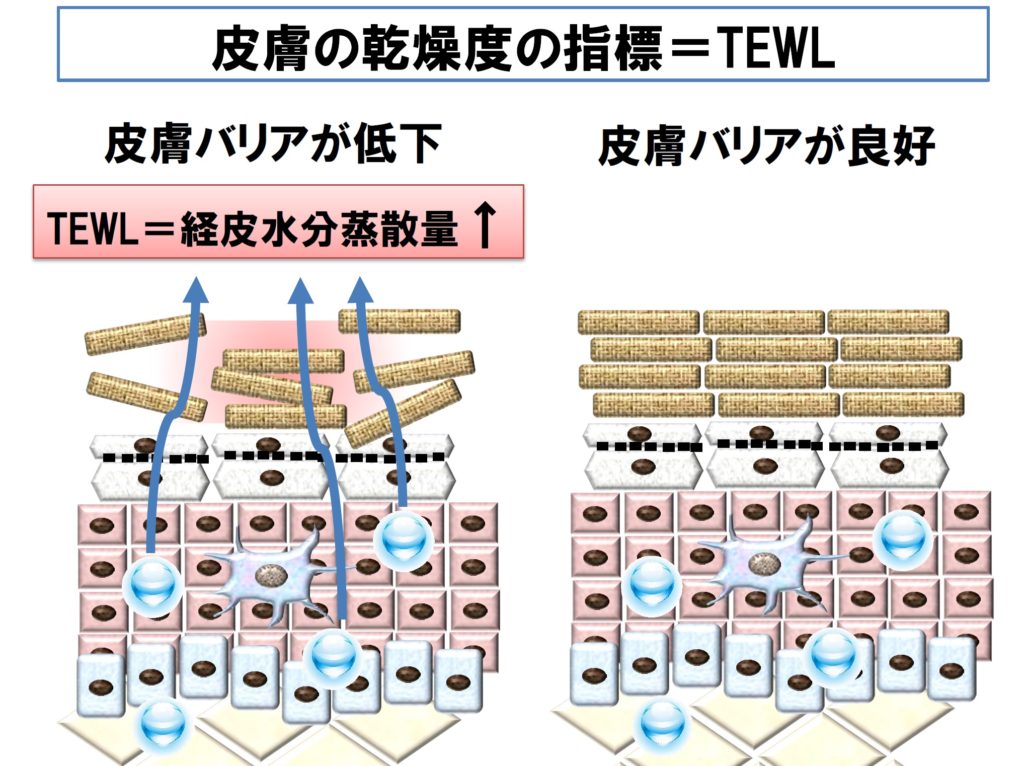
■ 先ほどの保湿剤予防研究に参加した赤ちゃんTEWLを検討すると、生後1週間以内のおでこのTEWLが、アトピー性皮膚炎の発症を予測することがわかりました。
■ すなわち、基本的に保湿剤を塗っていない群は、TEWLが高いと8割アトピー性皮膚炎を発症しましたが、毎日保湿剤を塗ると、TEWL低値の群と変わらなくなったのです(HorimukaiK, et al. AllergolInt2016; 65:103-8.)。

■ アトピー性皮膚炎を発症しやすいひとは、もともとバリア機能が低い可能性が高く、保湿剤の必要性を示した結果と言えるでしょう。
洗浄・入浴・石けんの必要性
入浴したほうがいいのでしょうか?
■ 医療者のなかでも、洗う、洗わないに関し、全く逆のことを指導している場合があります。実際、米国の検討でも、米国免疫アレルギー学会の所属医、米国小児科学会の所属医、小児皮膚科学会の所属医で全く意見が違うという結果になっています。
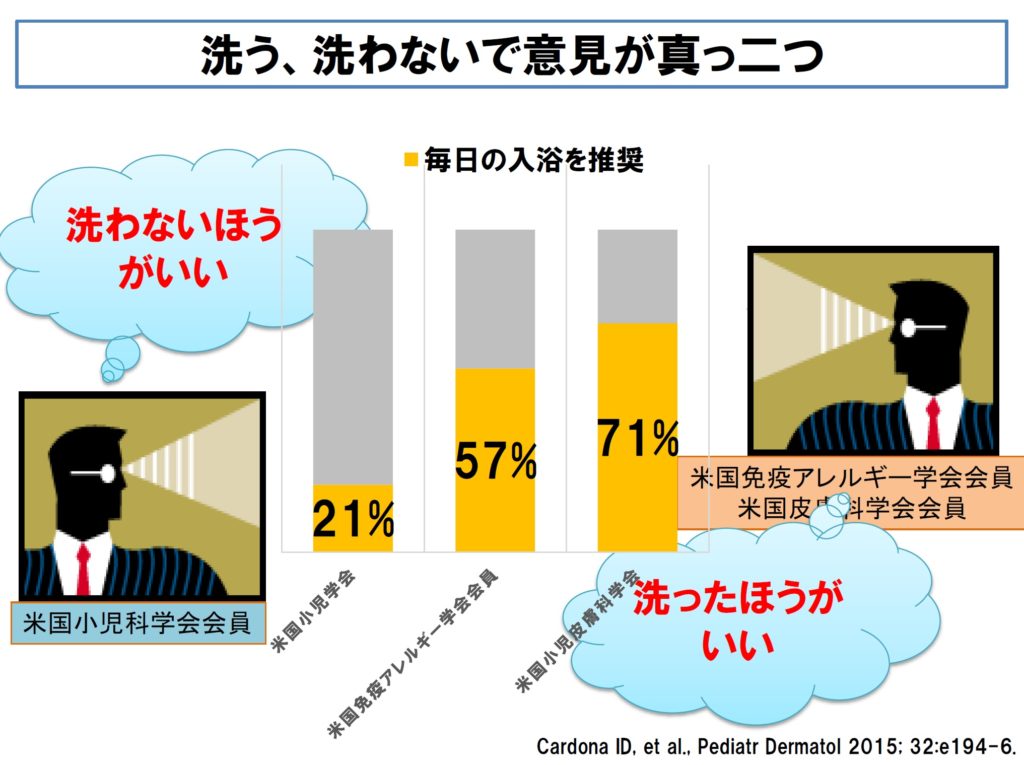
■ 意見が分かれる原因は、アトピー性皮膚炎の重症度やステージにより悪化要因の関与に差があるからと言えます。その悪化要因は、例えば、黄色ブドウ球菌、汗、マラセチアなどです。
■ アトピー性皮膚炎が重症化すると、皮膚には黄色ブドウ球菌が高率に検出されるようになり、皮膚における黄色ブドウ球菌の密度が高いと、アトピー性皮膚炎の重症度も高いことが示されています。また、皮膚の黄色ブドウ球菌濃度は、食物アレルギーの発症リスクにもなるという研究結果もあります。
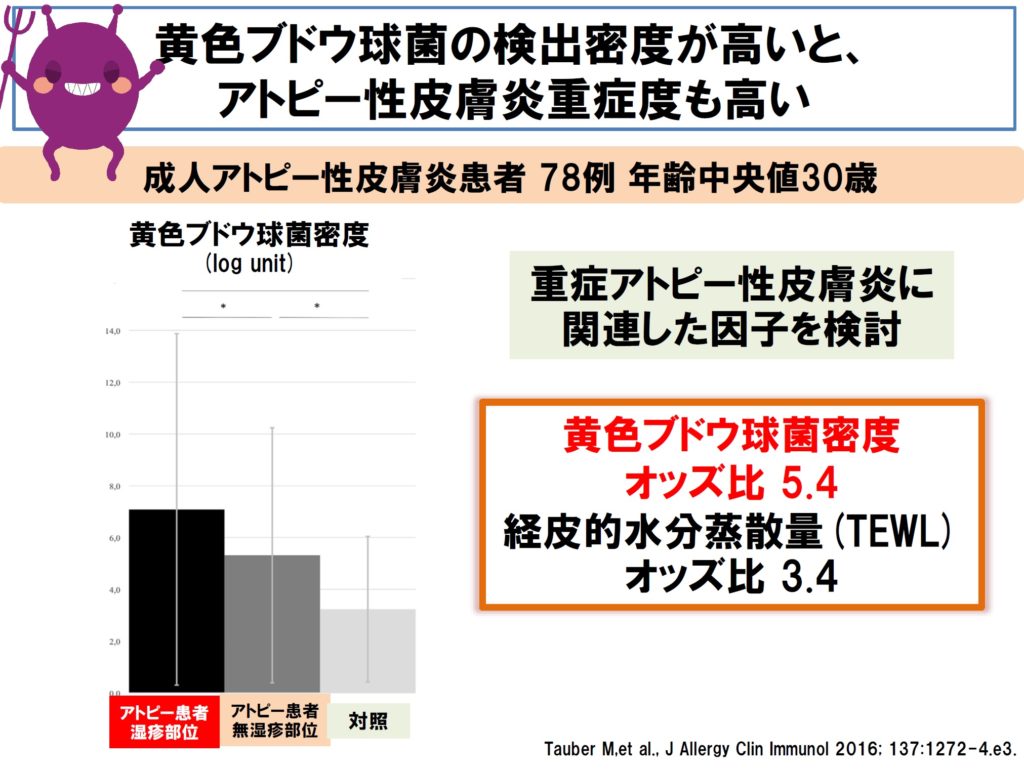
■ すなわち、重症度が高い場合は、洗浄(+石けん)が必要になります。石けんは「改善させる要因」にも「悪化要因となる要因」にもなります。
■ 洗剤に関しては、直接それぞれを比較した臨床研究に乏しい以上、基本的には「合うものを探してもらう」になりますが、私は「ミヨシの石けんシリーズ」を勧めることが多いです。ちなみに、ハンドソープのほうが、ボディソープより洗浄成分が少なめで泡切れが良いです。年齢や皮膚炎の重症度によって変更していただいています。
■ また、特に夏場の汗は悪化要因になります。実際に、夏にシャワー浴や入浴頻度を増やすことでアトピー性皮膚炎のかゆみが減少したという報告が、本邦にも海外にもあります。
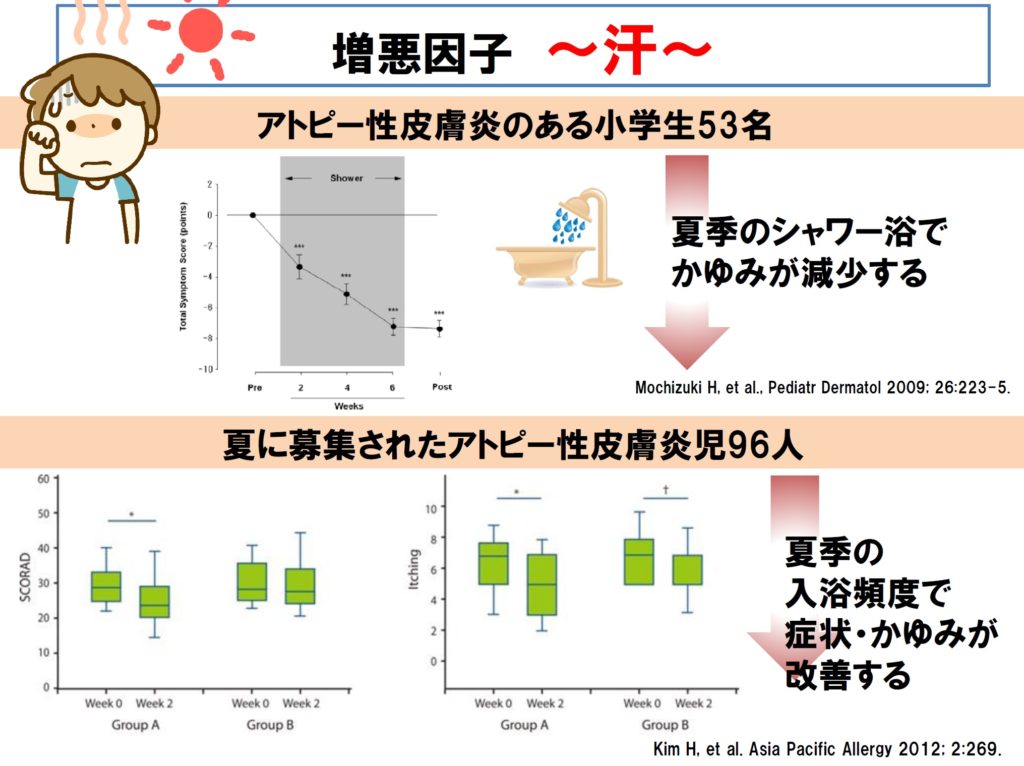
■ さらに、汗のなかには「マラセチア」という真菌(カビ)の成分が含まれることが証明されています(HiragunT, et al., J Allergy ClinImmunol2013; 132:608-15.)。さらに、マラセチア特異的IgE抗体価は成人アトピー性皮膚炎の重症度と相関することも分かっています。
■ 「汗をかいたときにかゆくなる」という場合は、アトピー性皮膚炎の患者さんに頻繁にみられます。汗に関しては悪い面ばかりではありませんが、少なくとも高温多湿の本邦で、夏場の入浴(もしくはシャワー)は、重症度が高いもしくは不安定な患者さんには推奨するべきと考えるでしょう。
■ 一般的にはシャワー浴で十分ですが、マラセチア特異的IgE抗体価が高い場合は、コラージュフルフルを勧める場合が時々あるといった感じで診療しています(いつも必要、とは思いませんし、マラセチア特異的IgEが高いから使うべき、でもありません。あくまでオプションです)。
石鹸は使うべきでしょうか? 避けるべきでしょうか?
■ 石けんに関しても、シャワーと同様のことが言えます。重症化しているときの石けんは重要です。しかし、石けんは皮膚を清潔にする面と障害する面の二面性を持っています。
■ 最近、合成洗剤の多くに利用されている陰イオン系界面活性剤は特に皮膚を障害するのではないかという報告があります。
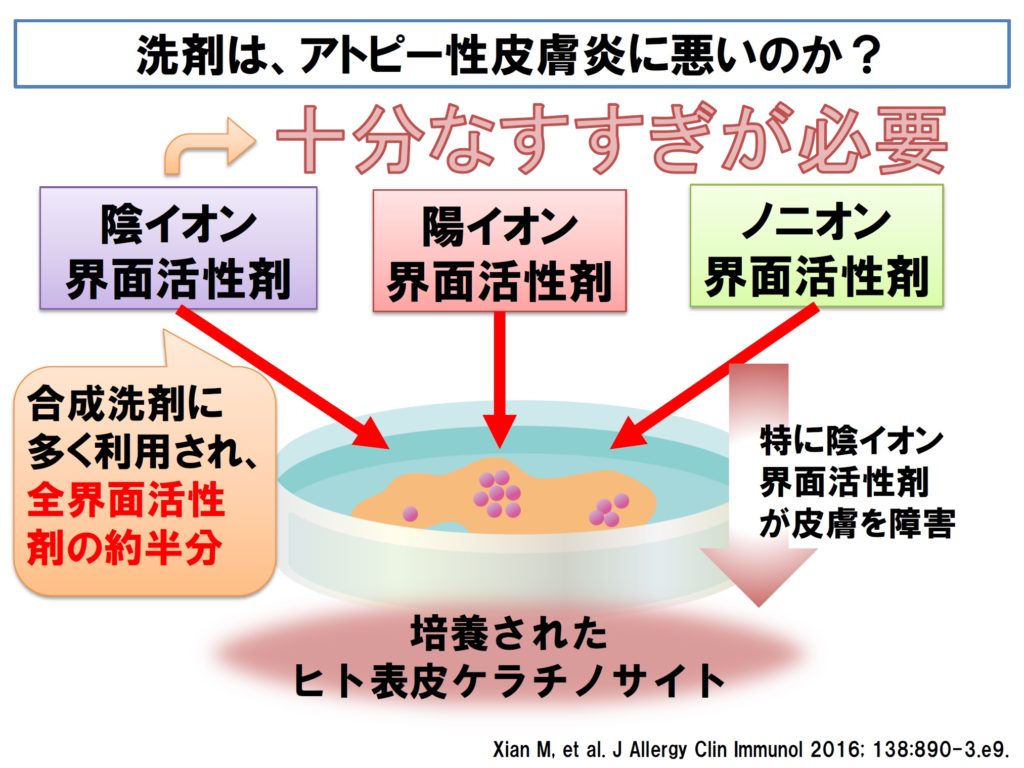
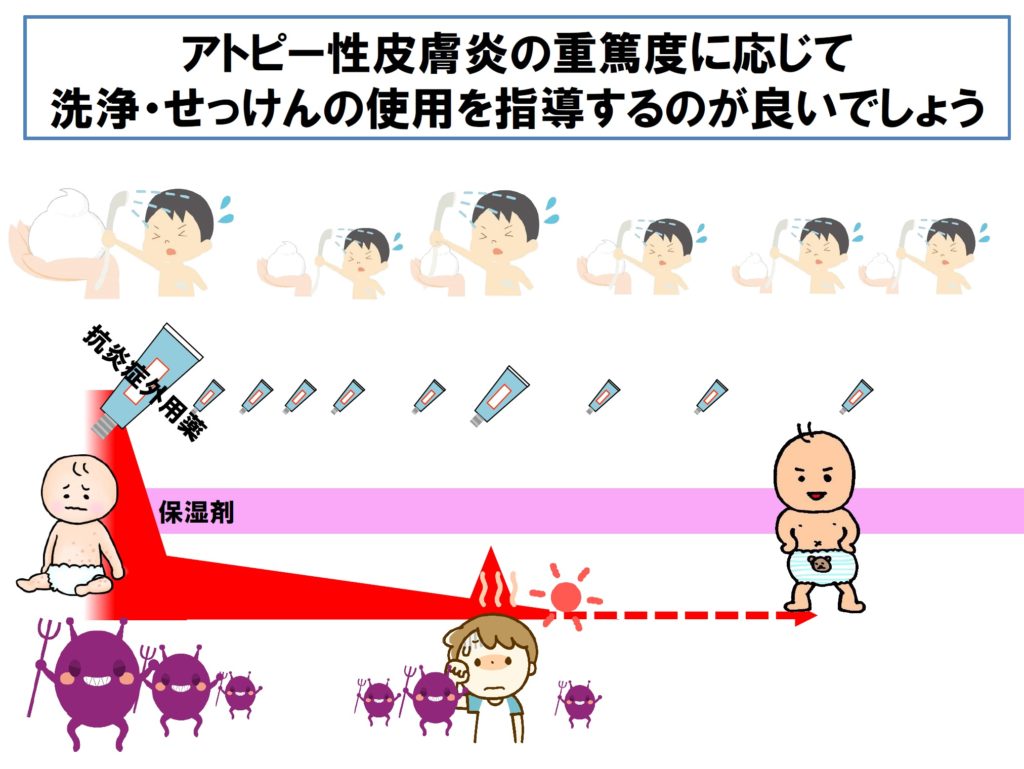
■ 石けんを使用した場合は、十分なすすぎは必要でしょうし、皮膚が改善してくれば石けんの使用回数を減らしてすすぎのみにするなども方法と考えられます。すなわち、アトピー性皮膚炎の重症度に応じ、洗浄・せっけんの使用を指導するのが良いでしょう。
うすめた塩素の入浴は本当に効果があるのでしょうか?
■ 一時、希釈した塩素に入浴するという方法が話題になりました。

■ しかし、その研究結果に関し疑問も提示され、最近クロスオーバー試験では逆の結果がでています。私は、基本的に希釈塩素やイソジン消毒などは指導していません。
保湿剤の種類
ワセリンやヒルドイドがいいのでしょうか?市販の保湿剤ではどうでしょうか?
■ 医療用に使われる保湿剤は、ヘパリン類似物質(ヒルドイドなど)、尿素(ウレパールなど)、ワセリン(プロペトなど)があります。
■ 残念ながら、それらを直接比較した臨床研究はほとんどありません。
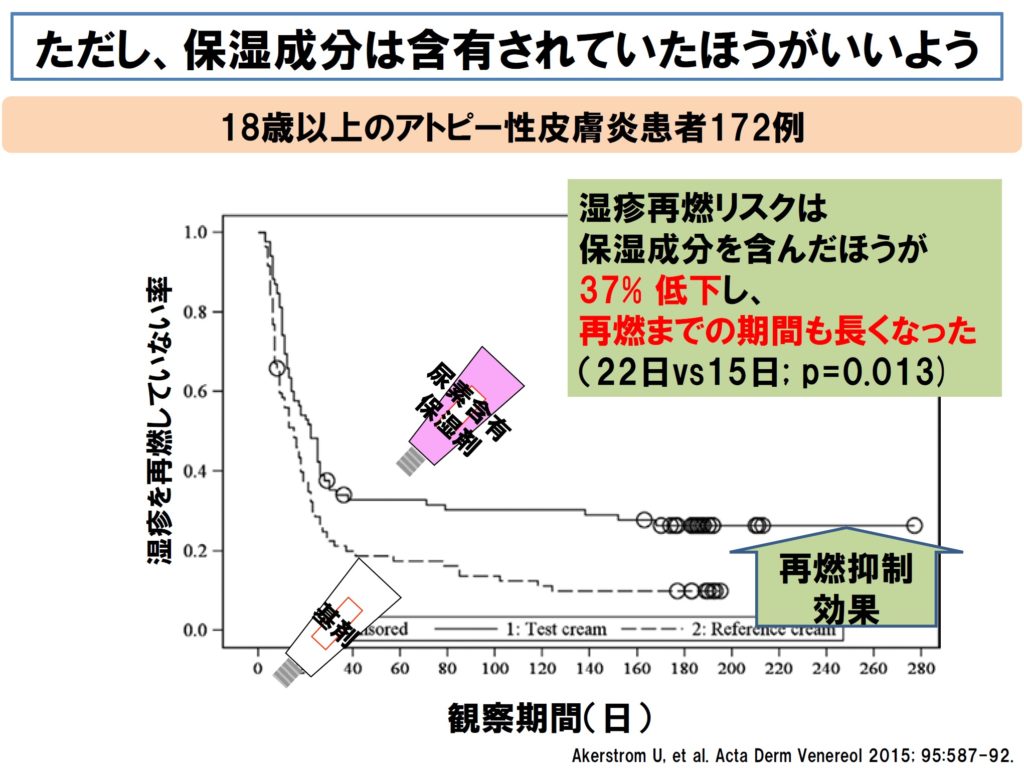
■ ただし、保湿成分が含有されていたほうが再燃が少ないという成人の研究結果があります。そこで、ワセリンよりは保湿成分が含有されているほうが良いと考えます。
■ この研究では尿素で検討されていますが、海外ではヘパリン類似物質はほとんど使用されておらず、保湿成分が何が優れているのかという比較は困難です。尿素は刺激感が強いのではないかというレビューがあり、私はアトピー性皮膚炎に対して尿素を使用することはほとんどありません。
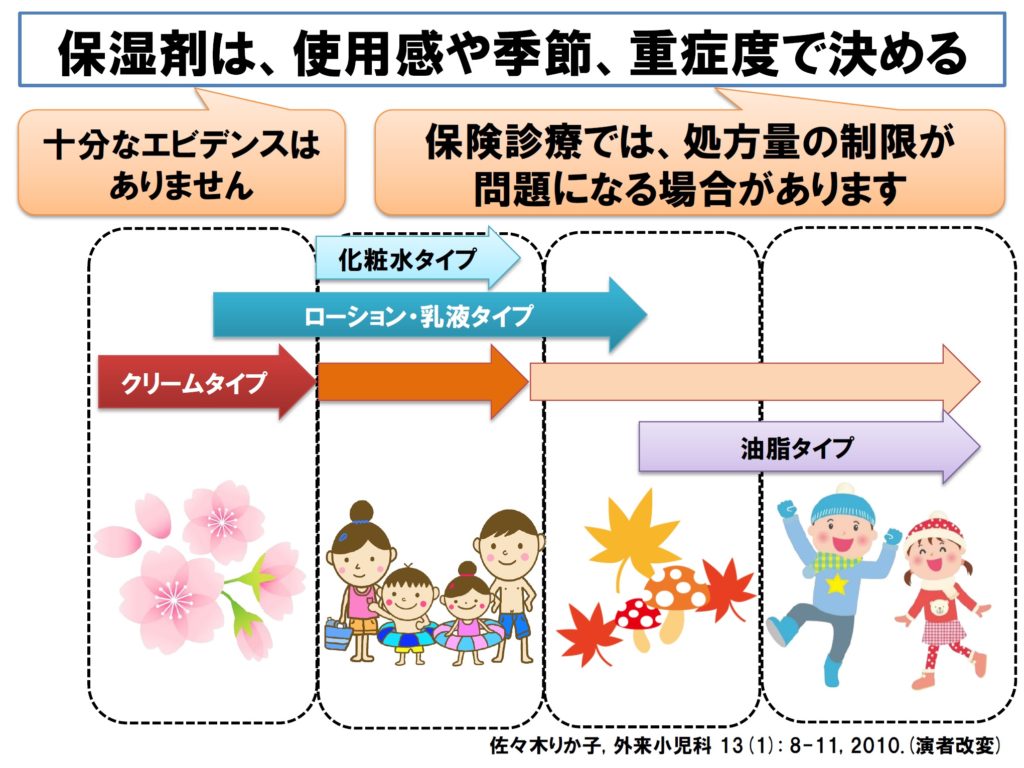
■ 結局はありきたりな結果かもしれませんが、保湿剤は、使用感や季節、重症度で決めるということになります。
■ ピットフォールは、「処方量が保険診療内では制限がある」ということです。地域によってもかなり差があるようですが、保険診療内の処方では1週間で使い切ってしまうような量しか処方できない場合が多いです。その場合は、市販の保湿薬を購入いただくしかないでしょう。
■ 私は、2eやセタフィル、キュレルなどを勧めていますが、「自分に合っているもの」を探していただくことも重要でしょう。
■ なお、セタフィルは比較的安価で剤型が複数あるので使いやすいですが、クリームタイプにはアーモンドオイルが、ローションタイプにはアボカドオイル(バージョンによってマカデミアナッツオイル)が含有されており、それらのアレルギーのあるお子さんには使用を避けたほうがよいでしょう。
保湿剤の使用方法
保湿剤は入浴後、どれくらいで塗ればいいですか?
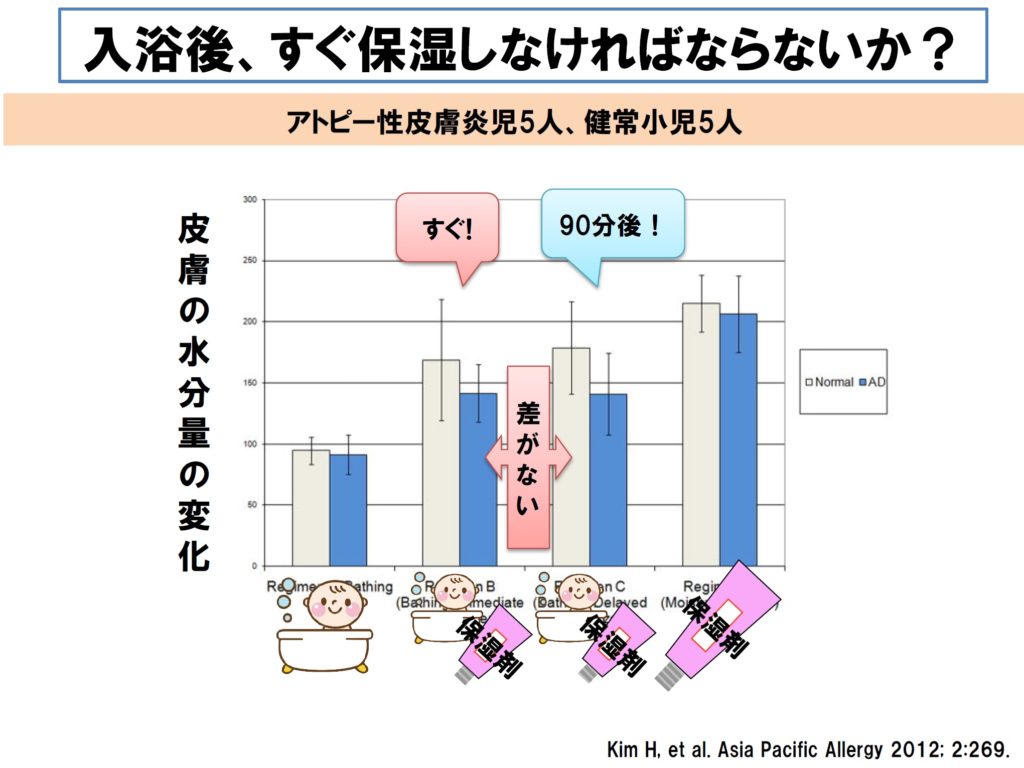
■ 「入浴後、すぐ塗るように」という指導が多いと思いますが、最近、入浴後すぐと、入浴90分後での皮膚水分量に差がないという研究結果もあります。私は、あまり焦らずに丁寧にケアしてよいとお話ししています。
保湿剤は1日何回塗るべきでしょうか?
■ 保湿剤の1日の塗る回数に関する臨床研究はほとんどありません。
■ ただ、欧州も米国も日本も、1日複数回の塗布が勧められています。「ガイドラインに書いてあるからエビデンス」とは言えませんが、ここは「地域が違っても意見は一致」で良いかと思います。

■ 少し違う話かもしれませんが、手湿疹に関する研究結果があります。ステロイド外用薬を1日2回と、1日1回のステロイド+1日1回の保湿塗布のほうが、手湿疹がより改善したという報告があります。保湿回数の重要性を示唆していると言えるでしょう。
保湿剤は1回にどれくらい塗ったらいいのでしょうか?
■ 保湿剤の使用量に関して言及されているガイドラインは少ないですが、「十分量を塗る」ように指導されているガイドラインがほとんどです。

■ 唯一、量が記載されている欧州のガイドラインの「幼児150-200g/週・成人500g/週とはどれくらいなのでしょう? 実は、この量はFTUよりはるかに多い量です。実際はさらに十分な量を塗布してよいと考えられます。
保湿剤とステロイド外用薬はどちらを先に塗るといいのでしょうか?
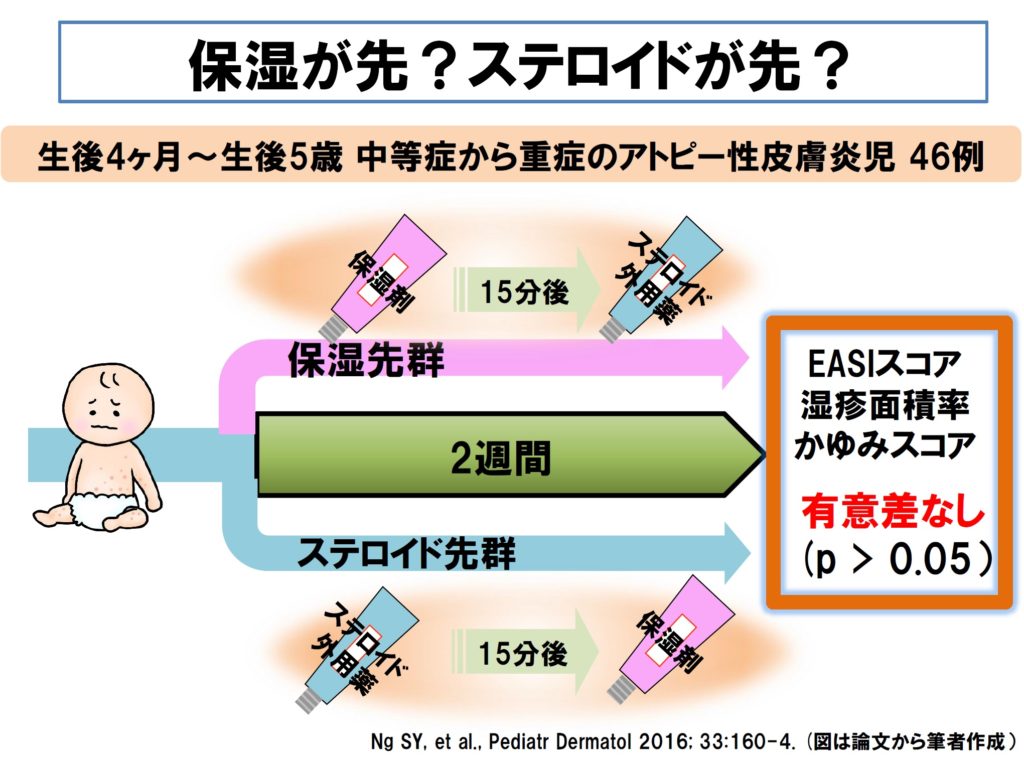
■ これも、よく聞かれる質問でしょう。最近、この比較試験が行われ、「臨床的に差がない」という結果でした。どちらが先でも、患者さんのやりやすいように指導すればよいということになりますが、私はスキンケアを優先したいので、保湿薬を丁寧に塗布した後にステロイド外用薬を塗布するようにお話ししています。
最後に。
■ さて、どうだったでしょう?スキンケアに関し、エビデンスは決して十分とは言えませんが、エビデンスを探しながら書いてみました。あくまで現時点でのエビデンスですので、将来的にはまた私の考えも変わってくるかもしれませんが、、。
■ また、普段、「じゃあ、何がおすすめですか?」と聞かれることも多いので、幾つかの製品をピックアップしてみました。実際に普段の診療でも勧めることのある製品群です。ただし、「これらだけがいい」という話をしているつもりはありません。おそらく私自身も、このあたりは更にアップデートしていきたいと思っています。
■ しかし、皮膚状態を十分に確認しながらスキンケア指導をつづけることが医療者に求められていること、そして、患者さんに続けていただくことが大事なことには、おそらく今後も変わることはないでしょう。
■ 今回のシリーズは私にとっても新しい試みでした。もし好評でしたら、他の講演に関してもたまにUPしてみたいと思っています。
今回の記事には、いくつかスキンケア用品の紹介がありますが、
「このブログから購入しなくて構いません」。
普段の診療において患者さんから「聞かれることがある」ので、ご紹介しています。
お子さんに合っているものを選んでいただいて大丈夫です。



























